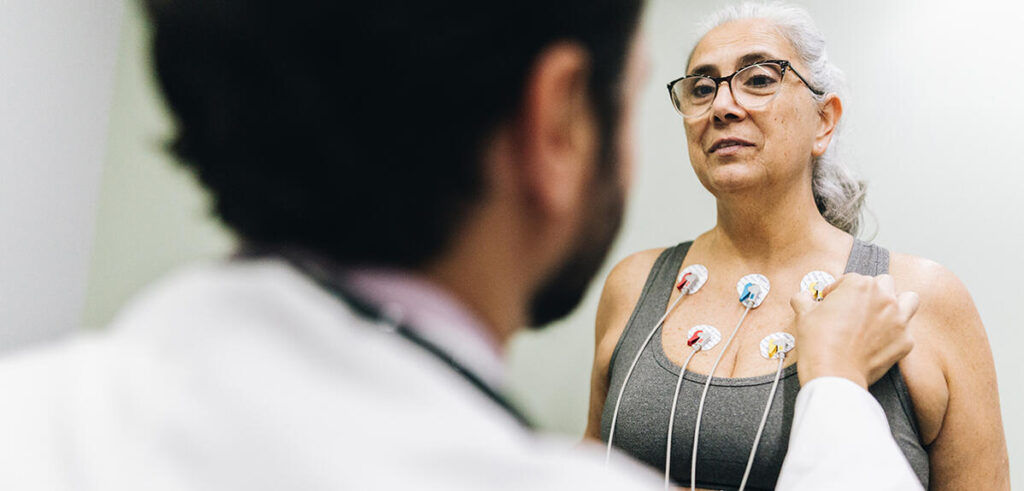
CNRS LE JOURNAL, MARS 2026
À l’approche de la Journée internationale des droits des femmes, découvrez comment, en santé aussi, les femmes sont victimes des inégalités de genre. Et pourquoi la recherche biomédicale s’est intéressée tardivement aux spécificités du corps féminin face à la maladie.
Quiconque a déjà lu la notice d’un médicament a pu être surpris qu’aucune préconisation en fonction du sexe n’y soit mentionnée, à l’exception de celle destinée aux femmes enceintes. Loin d’être anodine, cette lacune témoigne du désintérêt de la médecine moderne pour le sexe féminin. « Jusqu’à une époque pas si lointaine, les femmes étaient considérées comme des hommes en plus petit, raconte Colette Denis, chercheuse en pharmacologie à l’Institut des maladies métaboliques et cardiovasculaires de Toulouse. En dehors de l’appareil reproducteur et du cycle menstruel, il était communément admis, au sein de la communauté scientifique, qu’il n’existait pas de différences notables entre les physiologies féminine et masculine. »

Cette vision réductrice, largement entretenue par des institutions médicales dirigées exclusivement par des hommes, a servi pendant de très nombreuses années à légitimer l’absence des femmes dans le champ de la recherche en santé. « Aussi surprenant que cela puisse paraître, les grandes questions scientifiques autour de la cardiologie, des maladies neurodégénératives, ou encore de l’obésité ont principalement été explorées à partir de groupes d’individus masculins », confirme Carina Prip-Buus, directrice de recherche CNRS à l’Institut Cochin 1, où elle étudie les différentes fonctions métaboliques.
Une exclusion des essais thérapeutiques
Selon cette même logique de simplification, les femmes ont été exclues des essais thérapeutiques destinés à évaluer l’efficacité, mais aussi la possible toxicité des nouveaux médicaments. En 1977, aux États-Unis, la Food & Drug Administration (FDA, Agence des produits alimentaires et médicamenteux) a purement et simplement décidé d’interdire leur participation à ces études, à la suite de deux grands scandales sanitaires survenus entre la fin des années 1950 et le début des années 1970. Le premier impliquait le thalidomide, un médicament antinauséeux prescrit aux femmes enceintes qui causa de graves malformations chez des milliers de nouveau-nés. Le second concernait le Distilbène destiné à prévenir les fausses couches et ayant engendré cancers et anomalies génitales chez les futures mères et leur descendance.
Mais si écarter les femmes des essais cliniques partait d’une intention louable, cette mesure a empêché la détection d’effets secondaires liés au sexe. Or on sait aujourd’hui que les femmes réagissent très différemment des hommes à la prise de médicaments. Non seulement ces molécules agissent plus longtemps chez elles, mais elles entraînent beaucoup plus d’effets indésirables. « Ce déséquilibre est lié au fait que leur concentration dans le sang et le temps d’élimination de la plupart des molécules pharmaceutiques sont plus élevés chez les femmes, ce qui tendrait par ailleurs à accentuer le risque de toxicité », précise Colette Denis.

Pour certains médicaments commercialisés dans les années 1970, lorsque les femmes représentaient moins de 10 % des individus inclus dans les études cliniques, les conséquences ont pu être dramatiques. L’affaire du Mediator, mis sur le marché par le laboratoire Servier, en est le parfait exemple. Destiné à traiter le diabète de type 2, ce médicament a très vite été détourné de son usage initial pour être prescrit aux femmes désireuses de perdre du poids. Or la prise de Médiator par ces patientes a entraîné des valvulopathies cardiaques qui n’avaient pas pu être mises en évidence lors des essais cliniques, puisque les femmes étaient quasi absentes des cohortes. Bilan : 2 000 décès rien qu’en France – des femmes, presque exclusivement.
Évolution des pratiques
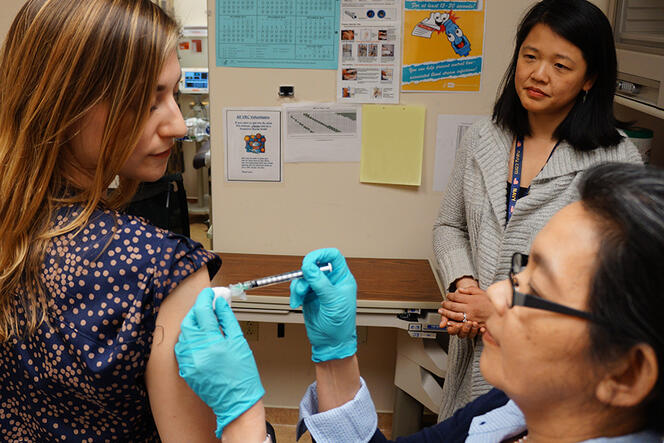
Les temps changent, heureusement. Longtemps réticent à inclure des femmes dans les essais thérapeutiques, au prétexte que le cycle menstruel et les fluctuations des taux d’hormones dans leur organisme faussaient l’interprétation des résultats scientifiques, le milieu médical consent depuis une vingtaine d’années à faire évoluer ses pratiques. Premiers à changer de pied, les National Institutes of Health (NIH), équivalents américains de l’Inserm, ont décidé de lever ces restrictions dès 1993. Aujourd’hui, face à la pression croissante des organismes scientifiques, dont la plupart conditionnent désormais l’octroi de financements à l’incorporation systématique de femmes dans les études cliniques 2, la parité entre les deux sexes y est de mieux en mieux respectée.
Une avancée que tempère toutefois Colette Denis à propos des maladies cardio-vasculaires et infectieuses : « Les études menées sur les arythmies cardiaques regroupent par exemple moins de 30 % de femmes, alors que celles-ci représentent entre 50 et 60 % des patients en fonction de l’âge considéré. En ce qui concerne les maladies infectieuses, les essais sur les antirétroviraux destinés au traitement du VIH n’incluent que 19 % de femmes, alors qu’elles constituent 32 % des personnes vivant avec ce virus en Europe et jusqu’à 55 % en Afrique subsaharienne. Or la sous-représentation des femmes dans ces essais cliniques limite la possibilité de mettre au point des protocoles de traitements adaptés à leurs spécificités biologiques et physiologiques. »
L’absence des femmes dans les essais thérapeutiques n’est que la partie émergée d’un problème bien plus profond : en amont, la recherche a fait preuve d’un véritable désintérêt pour le fonctionnement et la santé du corps féminin.
Infarctus : retard à la prise en charge
L’infarctus du myocarde constitue un cas d’école. On l’a longtemps considéré comme un risque touchant majoritairement les hommes. Or il concerne aussi les femmes. Et, étant moins bien détecté chez celles-ci, il occasionne plus de décès dans la population féminine. En France, selon un récent rapport3 de l’Académie nationale de médecine, la mortalité hospitalière s’élève à 9,6 % chez les femmes victimes d’infarctus, contre 3,9 % chez les hommes. En cause, une méconnaissance des symptômes lorsqu’ils se manifestent chez les femmes.
« Alors qu’une douleur aiguë dans la poitrine ou une paralysie du bras gauche sont des signes avant-coureurs typiquement masculins de l’infarctus du myocarde, certaines femmes peuvent exprimer des symptômes très différents – comme une vague douleur dans le dos ou des troubles digestifs accompagnés parfois de vomissements – que les médecins ont encore du mal à identifier en tant que tels », regrette Colette Denis.
Résultat, après un infarctus du myocarde, la prise en charge d’une femme s’effectue en moyenne avec un retard de 30 minutes par rapport à celle d’un homme. Et le délai pour arriver à une revascularisation coronaire est également plus long chez les patientes, en raison des difficultés de diagnostic rencontrées par les services d’urgence.

Plus sensibles à la douleur
Pour d’autres pathologies, le personnel soignant peut, à l’inverse, accorder trop d’importance au sexe du patient. Chez la femme, les symptômes résultant de maladies inflammatoires de l’intestin sont ainsi régulièrement confondus avec des douleurs gynécologiques.
Cette subjectivité dans le diagnostic s’applique aussi à la fibromyalgie, une affection caractérisée par des douleurs musculaires ou articulaires permanentes. Reconnu comme maladie chronique par l’Organisation mondiale de la santé depuis 2019, le syndrome fibromyalgique concernerait 2 % de la population française, dont une très grande majorité de femmes. L’un des premiers signes de la fibromyalgie étant une fatigue générale, beaucoup de médecins ont encore tendance à banaliser ce symptôme ou à lui accorder peu de crédit dès lors qu’il est décrit par une femme.
Les fondements biologiques de cette maladie sont pourtant bien réels. Mais, à l’image des céphalées chroniques, le syndrome fibromyalgique a la particularité de se manifester par des douleurs nociplastiques (qui ne sont pas occasionnées par des lésions tissulaires visibles). « Entre 80 et 90 % des différentes formes de douleurs nociplastiques sont uniquement observées chez les femmes, pointe Yannick Goumon, chargé de recherche Inserm à l’Institut des neurosciences cellulaires et intégratives (INCI) du CNRS, à Strasbourg. Cette surreprésentation pourrait s’expliquer par une différence de concentration de certains neurotransmetteurs dans le cerveau féminin, conduisant à une perception accrue de la douleur. »
Affections gynécologiques : les oubliées
S’il est un domaine médical où les symptômes propres aux femmes demeurent largement sous-évalués, quand ils ne sont pas purement et simplement ignorés, c’est sans conteste celui des affections gynécologiques : syndrome des ovaires polykystiques, endométriose, fibrome utérin, cancer du col de l’utérus ou des ovaires…
Une expression atteste d’ailleurs le peu d’intérêt du monde de la santé pour le sujet des maladies féminines : la « médecine bikini ». Apparue dans les années 1980, elle désigne les seules parties du corps féminin qui intéressent alors la médecine : les seins et l’appareil reproducteur. La cardiologue américaine Nanette Wenger, à l’origine de ce concept un brin provocateur, souhaitait ainsi dénoncer une approche médicale construite autour de la norme du corps masculin.
Parmi les pathologies exclusivement féminines, l’endométriose reste celle dont le diagnostic est le plus difficile à établir en raison notamment des nombreuses expressions que peut prendre cette maladie. Caractérisée par la prolifération de tissus semblables à la muqueuse utérine en dehors de l’utérus, l’endométriose ne bénéficie pour l’heure d’aucun traitement spécifique, alors même qu’une femme sur dix en âge de procréer serait concernée par cette affection.

« Le fait de considérer l’endométriose comme une pathologie à part entière, et non plus comme un symptôme psychologique ou dépressif, comme l’ont longtemps envisagé les médecins, contribue aujourd’hui au développement de projets de recherche qui permettent d’améliorer la détection des femmes les plus à risque de développer cette maladie à l’origine de douleurs parfois très invalidantes », se félicite Carina Prip-Buus. Dans les années à venir, la stratégie nationale de lutte contre l’endométriose, lancée en 2022 par l’État français, devrait contribuer à réduire l’errance médicale des femmes souffrant de ce mal, grâce à la mise en place de filières de soin dédiées.
Des progrès à petits pas
L’avènement d’une médecine prenant en considération les particularités féminines se décide très en amont du parcours de soins. Cela implique en premier lieu de mobiliser les laboratoires de recherche étudiant la physiologie humaine à l’aune de modèles animaux (souris, rats, lapins). Or la prise en compte du sexe dans ces travaux n’en est encore qu’à ses balbutiements.
Par exemple, au niveau de l’Union européenne, il a fallu attendre 2020 pour voir apparaître les premières recommandations visant à considérer les deux sexes dans les études menées chez l’animal, mais aussi à partir d’échantillons tissulaires d’origine humaine. Et l’aspect sexuel n’est pris en compte que depuis 2022 dans les demandes de financement adressées à l’Agence nationale de la recherche.
Le progrès, s’il est lent, est bien réel. Sous l’impulsion de certaines revues scientifiques, le sexe est de plus en plus considéré comme une variable biologique comme une autre dans les travaux de recherche. Il en va ainsi des mécanismes physiopathologiques de la douleur, qui sont au centre des travaux de Yannick Goumon.
« Il y a encore une dizaine d’années, 80 % des études sur la douleur étaient uniquement effectuées sur des cohortes de rongeurs mâles, rappelle le neurobiologiste. Mais, depuis 2018-2019, une majorité de publications scientifiques imposent aux chercheurs de travailler simultanément sur les deux sexes, car on s’est aperçu que les études incluant à la fois des mâles et des femelles étaient les seules à même de déceler des variations intersexuelles concernant la sensibilité à la douleur, ou l’effet analgésique de certains médicaments. »
« La décision d’exclure les rongeurs femelles des études de physiologie relevait avant tout d’une forme de paresse méthodologique, poursuit le scientifique. Les expérimentateurs redoutaient en effet que l’intégration de femelles vienne complexifier l’interprétation des résultats en raison de leurs fluctuations hormonales. » Bien qu’infondé, cet argument justifia, des années durant, l’éviction des animaux femelles de ces études fondamentales.
Des rongeurs femelles dans les études
Mais y réintroduire des individus femelles à part égale des mâles n’est pas sans soulever de nouvelles questions. D’aucuns estiment que la constitution de groupes de rongeurs mélangeant mâles et femelles impliquerait de devoir multiplier par deux les effectifs des cohortes – ce qui va à l’encontre des règles actuelles encadrant la recherche et visant à la réduction des effectifs des animaux en laboratoire. Une crainte largement infondée, selon Colette Denis : « Les biostatisticiens qui prennent part à la conception de nos expérimentations disposent aujourd’hui de tests statistiques qui permettent d’obtenir des résultats scientifiquement exploitables sur des cohortes incluant les deux sexes, sans que cela nécessite de doubler la taille globale de l’échantillon. »
Dans la perspective d’inclure davantage d’animaux femelles dans la recherche in vivo et de diffuser cette pratique aux études précliniques des médicaments, un groupe de chercheurs anglo-saxons a récemment mis au point une interface numérique à l’approche novatrice, le Sex Inclusive Research Framework. Conçue à la manière d’un arbre décisionnel, elle permet à l’expérimentateur de vérifier s’il est éthiquement acceptable d’exclure l’un des deux sexes de son étude. Dans le cas contraire, toute une série de recommandations sont adressées au chercheur pour l’aider à inclure des individus mâles et femelles dans son protocole expérimental.
« Ce nouvel outil d’aide à la décision, destiné aussi bien aux scientifiques qu’aux organismes de financement et aux comités d’éthique, témoigne d’une réelle volonté de renforcer la lutte contre les préjugés sexuels dans le domaine de la recherche biomédicale », veut croire Carina Prip-Buus. Pour saisir enfin les spécificités du corps féminin à tous les stades de la recherche biomédicale.
Notes
- Unité CNRS/Inserm/Université Paris Cité.
- En 2014, les États-Unis sont le premier pays à imposer le sexe en tant que « variable biologique à étudier », conditionnant l’obtention de financements publics à l’inclusion des femmes dans les essais cliniques.
- Voir : https://tinyurl.com/infarctus-ANM
Photo 1 : Réalisation d’un électrocardiogramme. Les grandes questions scientifiques autour de la cardiologie, notamment, ont été étudiées à partir de sujets masculins. © FG Trade / iStock.com
Photo 2 : Les notices des médicaments ne comportent pas d’indications concernant les femmes (dosage ou effet secondaires). © FURGOLLE / IMAGE POINT FR / BSIP
Photo 3 : Procès du Mediator. Ce médicament n’avait pas fait l’objet d’études cliniques chez les femmes, auxquelles il a été massivement prescrit. © Thomas SAMSON / AFP
Photo 4 : Les National Institutes of Health, aux États-Unis, ont été les premiers à inclure plus de femmes dans leurs essais cliniques, dès les années 1990. © National Institute of Allergy and Infectious Diseases/NIH
Photo 5 : Peu de gens le savent : les signes de l’infarctus ne sont pas semblables chez les femmes et chez les hommes. © Nicolas Guyonnet / Hans Lucas via AFP
Photo 6 : Manifestation lors de la Journée mondiale de l’endométriose, en 2018, à Paris. L’endométriose ne bénéficie pour l’heure d’aucun traitement spécifique. © ALAIN JOCARD / AFP
